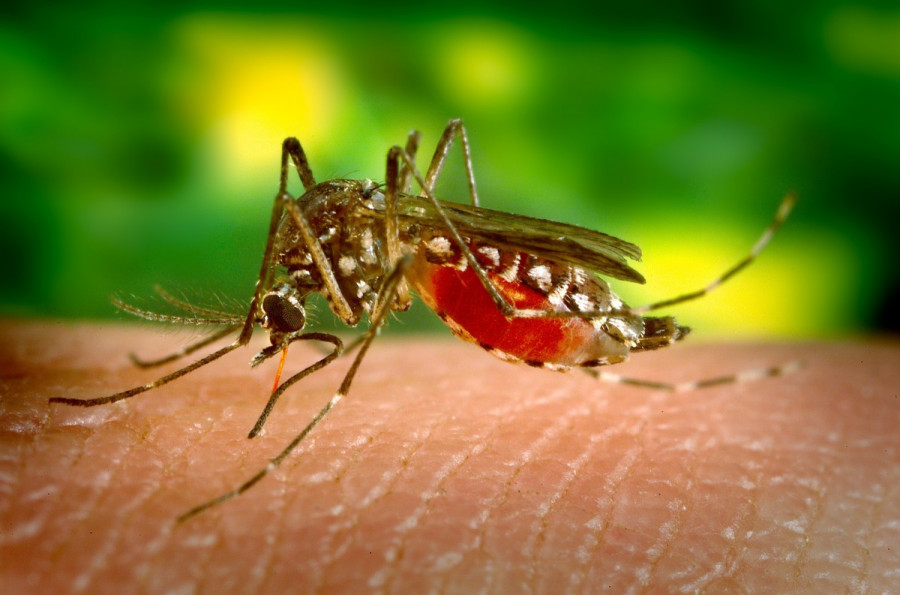
Desde el año 2018, cada año llega a España el mosquito tigre (Aedes albopictus); una especie invasora presente en la costa mediterránea.
A este molesto insecto tenemos que añadir la presencia de un mosquito nativo de la zona de Corea, Taiwán Sudeste de China, Japón y Rusia conocido por el nombre de Aedes Japonicus, que transmite el virus del Nilo. Según el mapa de distribución elaborado por el Centro Europeo para la Prevención y Control de las Enfermedades (ECDC), este mosquito se ha instalado en Suiza, Alemania, Francia, Austria y Eslovenia si bien, fue detectado hace veinte años en Europa.
En España su presencia fue confirmada por primera vez el diez de julio de 2018 en una zona de Siero (Asturias) gracias a la plataforma de ciencia ciudadana Mosquito Alert, que coordina diferentes centros de investigación públicos.
El mosquito, que se ha instalado en nuestro país en la cornisa cantábrica, prefiere las zonas rurales y boscosas de norte, en donde se han encontrado larvas en zonas cercanas a abrevaderos de animales o fuentes de montaña, según ha explicado Mikel Bengoa, doctor en Entomología.
El virus que transmite este mosquito es conocido con el nombre de Nilo Occidental y afecta tanto a aves como a caballos, pero también se ha dado el caso de algún contagio en humanos. Aunque en el año 2018 el riesgo de transmisión autóctona de enfermedades asociadas a ese vector era bajo para España, actualmente, con la situación derivada de la COVID-19, la población es más vulnerable.
De todo lo que se ha expuesto a la hora de evitar la picadura de este mosquito, los expertos aconsejan siempre lavarse frecuentemente con gel hidroalcohólico y ponerse en las partes descubiertas repelente tópicos de mosquitos y otros insectos, así como renovar el agua estancada si vivimos en el norte de España y tenemos animales sueltos.
El virus del Nilo Occidental es una enfermedad infecciosa que apareció por primera vez en los Estados Unidos en 1999 y puede causar una enfermedad mortal del sistema nervioso. Se encuentra por lo común en África, Europa, el Oriente Medio, América del Norte y Asia occidental. Se mantiene en la naturaleza mediante un ciclo que incluye la transmisión entre aves y mosquitos. Puede infectar a los seres humanos, los caballos y otros mamíferos. Este virus pertenece al género flavivirus y al complejo antigénico de la encefalitis japonesa, familia Flaviviridae.
La infección del ser humano suele ser el resultado de las picaduras de mosquitos que se infectan cuando pican a aves infectadas, en cuya sangre circula el virus durante algunos días. El virus pasa a las glándulas salivales del mosquito, que cuando pica puede inyectar el virus a los seres humanos y los animales, en los que luego se multiplica y puede causar enfermedad. El virus también se transmite también por el contacto con otros animales infectados o con su sangre u otros tejidos.
La infección por el virus del Nilo Occidental es asintomática en aproximadamente un 😯 por ciento de las personas infectadas; en las demás puede causar la fiebre del Nilo o una afección grave.
Aproximadamente, un veinte por ciento de las personas infectadas por este agente patógeno presentan fiebre, tienen dolores de cabeza, cansancio, dolores corporales, náuseas, vómitos y, a veces, erupción cutánea (del tronco) así como agrandamiento de ganglios linfáticos.
Los síntomas de afección grave (también llamada enfermedad neuroinvasora, como la encefalitis o meningitis del Nilo Occidental o poliomielitis del Nilo Occidental) son dolores de cabeza, fiebre elevada, rigidez de nuca, estupor, desorientación, coma, temblores, convulsiones, debilidad muscular y parálisis. Se calcula que, aproximadamente, una de cada 150 personas infectadas llegan a padecer una afección más grave. Esta puede presentarse en personas de cualquier edad, si bien los mayores de 50 años y las personas con inmunodeficiencia (por ejemplo, pacientes que han recibido trasplantes) tienen el mayor riesgo al respecto.
El periodo de incubación suele durar entre tres y catorce días.
Esta infección puede diagnosticarse mediante distintas pruebas:
- la seroconversión de anticuerpos de IgG (o un aumento significativo de los títulos de anticuerpos) en dos muestras en serie extraídas con un intervalo de una semana, determinada mediante el enzimoinmunoanálisis (ELISA);
- la captación de anticuerpos de IgM mediante el enzimoinmunoanálisis (ELISA);
- las pruebas de neutralización;
- la detección del virus mediante la reacción en cadena de la polimerasa con transcripción inversa (RT-PCR);
- el aislamiento del virus en cultivo celular.
Los anticuerpos de IgM pueden detectarse en casi todas las muestras de líquido cefalorraquídeo y de suero extraídas de los pacientes infectados en el momento en que presentan síntomas. Los anticuerpos de IgM del suero pueden persistir durante más de un año.