Análisis de la respuesta institucional y presupuestaria para 2026
La efectividad de cualquier política pública se mide por su dotación presupuestaria y su capacidad para ejecutar programas sobre el terreno. El análisis del Proyecto de Presupuestos de la Comunidad de Madrid para 2026, elaborado por CCOO Madrid, revela tendencias preocupantes que contradicen el discurso oficial de refuerzo de la salud mental.
Inversiones y variaciones presupuestarias clave (2025-2026)
| Programa Presupuestario | Dotación / Acción (2026) | Variación o Estado |
| Atención Primaria (312B) | 2896,3 Millones € | Disminución del -1,5% respecto al gasto real de 2024 |
| Listas de Espera (312C) | 19,4 Millones € | Reducción drástica desde los 35,7 M€ de 2025 |
| Salud Mental (Conciertos Privados) | 84,6 Millones € | Representa el 80,6% del presupuesto del sector |
| Red de Atención Social (Plazas) | 7181 plazas totales | Mantenimiento de las plazas de 2025; crecimiento nulo |
| Gasto de Personal (At. Primaria) | Reducción de -6,0 M€ | Dificulta la cobertura de vacantes y reducción de ratios |
La estrategia del Gobierno regional para 2026 parece alejarse del refuerzo de la gestión directa. Se denuncia una «infrapresupuestación» recurrente en sanidad, donde el presupuesto inicial es sistemáticamente inferior al gasto real, lo que obliga a modificaciones presupuestarias constantes que suelen favorecer a la sanidad concertada.
En el ámbito de la salud mental, el hecho de que el 80 por ciento del presupuesto para atención social especializada se destine a convenios con entidades privadas sugiere una apuesta por un modelo externalizado que, según las plataformas denunciantes, fragmenta la continuidad de los cuidados.
Además, el número de personas beneficiarias de becas y ayudas directas en la consejería de Familia y Asuntos Sociales se prevé que disminuya en más de 84.000 personas para 2026, lo que reducirá la red de seguridad para las familias con menores a cargo que ya se encuentran en situación de vulnerabilidad.
El colapso en el Hospital Universitario Puerta de Hierro y la red de Salud Mental
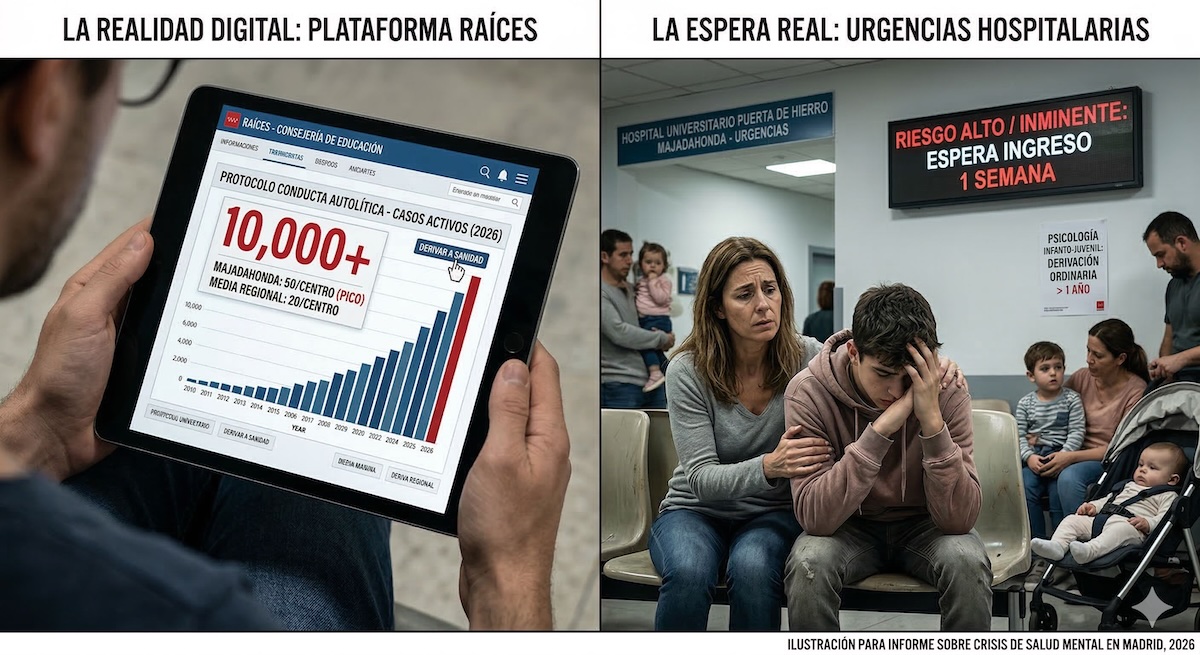
Majadahonda depende del Hospital Universitario Puerta de Hierro y de su Centro de Salud Mental asociado. Las denuncias de profesionales y sindicatos como AMYTS señalan que este centro vive una situación de colapso crónico. La falta de fidelización del talento médico y la sobrecarga asistencial han llevado a situaciones de huelga y protestas durante los primeros meses de 2026.
Los datos de listas de espera del Servicio Madrileño de Salud correspondientes a inicios de 2026 muestran que el Hospital Puerta de Hierro tiene una demora media para consultas externas de aproximadamente 84 días, situándose por encima de otros hospitales de su categoría como el Hospital de Fuenlabrada o el de Getafe.
Sin embargo, esta cifra es un promedio que oculta demoras mucho más severas en especialidades críticas. Para psicología infanto-juvenil, las familias reportan esperas que superan el año para una primera consulta no urgente.
Esta saturación se ve agravada por la falta de recursos intermedios. Aunque se ha anunciado un programa de hospitalización domiciliaria en el Puerta de Hierro para mejorar la atención, los profesionales consideran que es una medida insuficiente si no va acompañada de un aumento de las plazas en los Centros de Rehabilitación Psicosocial (CRPS) y en los Centros de Día.
En la red regional, solo se prevé la creación de 35 plazas adicionales en CRPS para todo el año 2026, una cifra que apenas cubre el crecimiento vegetativo de la demanda.
Propuesta de reforma: El modelo de los Comités Locales de Seguimiento
Ante la ineficacia de los canales de coordinación actuales entre sanidad y educación, la Comisión de Salud Mental de Majadahonda propone la creación obligatoria de un Comité de Seguimiento de Protocolos de Conducta Autolítica en cada localidad. Esta propuesta se inspira explícitamente en el funcionamiento de las Comisiones Locales de Absentismo Escolar, un modelo que ha demostrado su utilidad para coordinar a diversos agentes ante una problemática compleja.
Comparativa: Estructura del absentismo vs. propuesta de salud mental
| Componente | Comisión de Absentismo (Modelo) | Comité de Salud Mental (Propuesta) |
| Liderazgo | Inspección Educativa y Ayuntamientos | Sanidad, Educación y Servicios Sociales |
| Agentes | Directores, Policía Local, SS.SS. | Psiquiatras, Orientadores, Trabajadores Sociales |
| Objetivo | Asistencia regular obligatoria | Atención inmediata y seguimiento continuado |
| Mecanismo | Plan de Actuación Anual y expedientes | Seguimiento de casos detectados en centros |
| Periodicidad | Reuniones semanales o quincenales | Evaluación y actualización periódica de protocolos |
La ventaja de este modelo reside en la formalización de la derivación. En las comisiones de absentismo, la coordinación es obligatoria y vinculante; si un centro educativo detecta un caso que excede sus posibilidades, la comisión tiene la responsabilidad de activar los recursos municipales o regionales de manera automática.
La Comisión de Salud Mental busca que el riesgo autolítico reciba el mismo tratamiento: que un «Anexo I» de conducta suicida obligue a la red sanitaria a abrir una plaza de seguimiento de forma prioritaria, eliminando el paso por el filtro de la lista de espera ordinaria.
Iniciativas locales y disparidades en la atención: El caso de Tres Cantos
Mientras Majadahonda lucha por una respuesta sanitaria eficaz ante el colapso del sistema regional, otros municipios de la zona han intentado cubrir el vacío con recursos propios. El municipio de Tres Cantos ofrece un contraste significativo en su enfoque de la salud mental escolar a través de la concejalía de Educación.
El programa «AcompañándoTC» en Tres Cantos proporciona apoyo psicológico y emocional directo a adolescentes, jóvenes y sus familias. Este servicio incluye consultas terapéuticas presenciales, telefónicas y por videoconferencia, con una prioridad clara para los casos detectados por los tutores de los centros escolares.
Además, el Ayuntamiento de Tres Cantos ha incrementado su presupuesto global para 2025 en un 10 por ciento, superando los 68 millones de euros, con un foco explícito en la salud psicosocial y la creación de talleres específicos sobre trastornos de las emociones y prevención de conductas autolíticas.
La proyección de los números del programa «AcompañándoTC» a toda la comunidad, supondría dar soporte personalizado a unos 15.000 expedientes, que en muchos casos deberían de ser soportados por la Comunidad de Madrid.
Este tipo de iniciativas municipales, aunque loables, plantean un dilema de equidad:
- Fragmentación de servicios: La calidad de la atención psicológica de un menor acaba dependiendo de la capacidad fiscal y la voluntad política de su ayuntamiento.
- Duplicidad vs. carencia: Mientras Tres Cantos crea una red paralela de apoyo, otros municipios con menos recursos o diferente orientación política dejan a sus ciudadanos exclusivamente al albur de una red autonómica saturada.
- Límite competencial: Los servicios municipales pueden hacer acompañamiento y prevención, pero no pueden prescribir medicación ni hacer ingresos hospitalarios, que son las necesidades críticas en los casos de riesgo autolítico alto.
Perspectiva de futuro y la respuesta del sistema sanitario nacional
A nivel nacional, el Comisionado de Salud Mental del Ministerio de Sanidad ha lanzado el «Plan de acción para la prevención del suicidio 2025-2027», que busca unificar criterios en todo el territorio español. Este plan pone el énfasis en la participación multisectorial y en la mejora de la vigilancia epidemiológica a través de la Red Estatal de Vigilancia en Salud Pública.
Sin embargo, las realidades denunciadas en Majadahonda sugieren que los planes nacionales tardan en traducirse en recursos tangibles en los barrios.
La creación de unidades de psiquiatría infanto-juvenil específicas, como la recientemente inaugurada en el Hospital 12 de Octubre, es un paso positivo, pero insuficiente para aliviar la presión sobre los hospitales de la periferia como el Puerta de Hierro.
La verdadera urgencia, según los colectivos en defensa de la educación pública, no es solo la creación de grandes unidades hospitalarias, sino el refuerzo de los equipos de salud mental de proximidad que puedan hacer un seguimiento semanal del alumnado en riesgo.
Página 2/3




